Guinea-Bissau: con cuidados médicos básicos, podemos salvar las vidas de muchos niños
Carla Pla acaba de regresar de Guinea-Bissau donde ha coordinado durante tres meses las actividades médicas de nuestro proyecto pediátrico en Bissau. Marcar la diferencia y formar al personal local son ahora nuestros grandes desafíos.
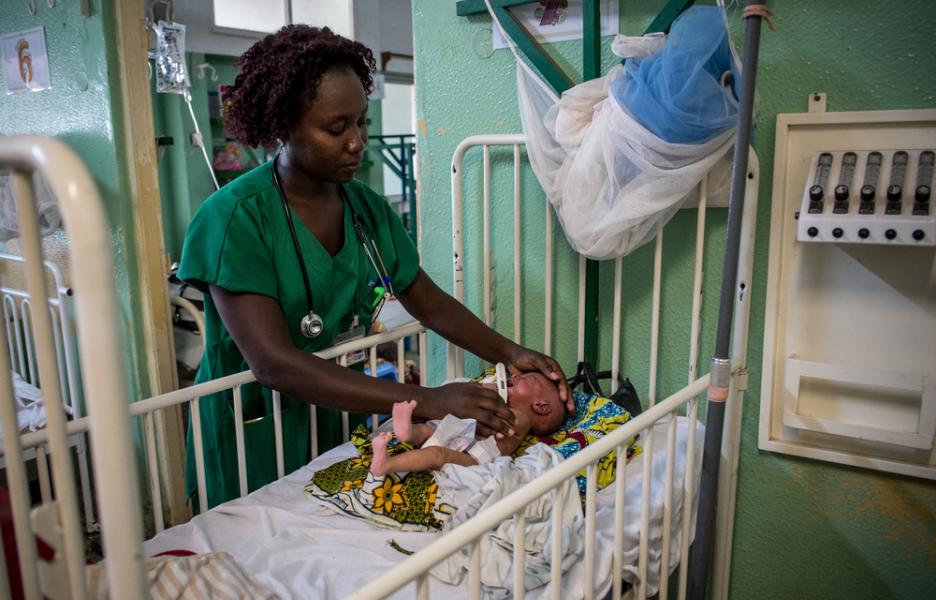
Reducir la mortalidad infantil
“Guinea-Bissau tiene una tasa de mortalidad infantil muy elevada y esa fue una de las razones por las que empezamos a trabajar en el país. En los servicios pediátricos del hospital nacional Simão Mendes, sobre todo en la Unidad de Cuidados Intensivos de Pediatría (UCIP), esta mortalidad estaba muy por encima de lo que puede considerarse razonable. Por ello, en febrero de 2016 empezamos a apoyar varios servicios del hospital.
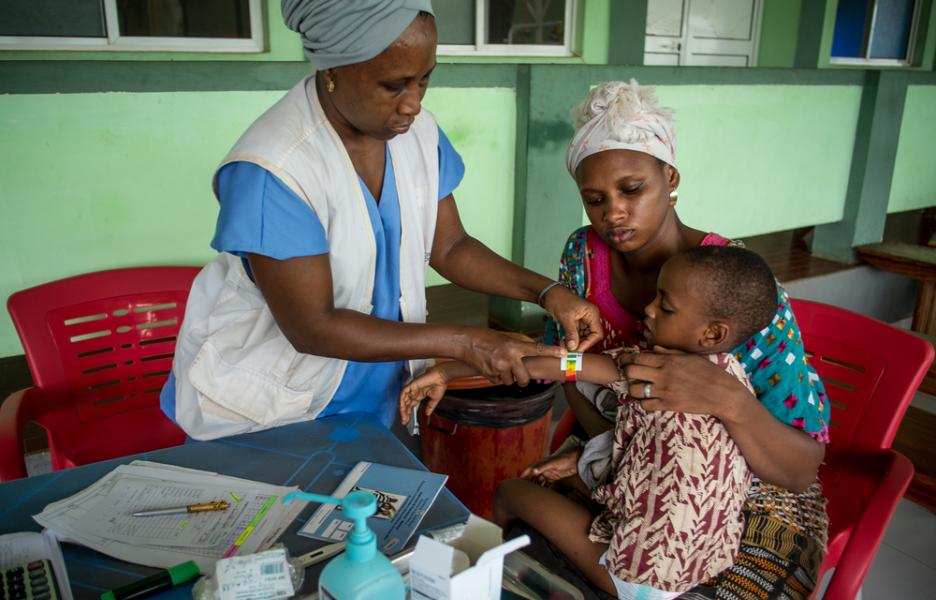
Ahora mismo, trabajamos en las urgencias pediátricas y en la UCIP. En urgencias, nos encargamos de hacer el triaje de todos los niños, pasamos consulta, y tenemos una sala de observación para monitorear durante unas horas al niño que lo necesita, y decidir si debe ir a la pediatría o necesita más cuidados e ingresar en la UCIP.
Al ser el hospital de referencia de todo el país, nos llegan niños por muchos motivos, accidentes de tráfico, neumonías, apendicitis, etc. Luego, hay enfermedades estacionales como la malaria; en pocas semanas, la época en que esta enfermedad es más habitual empezará y veremos a muchos niños enfermos. Pero la gran mayoría de los que vemos son neonatos que vienen directamente de urgencias o la maternidad.
El foco en los neonatos
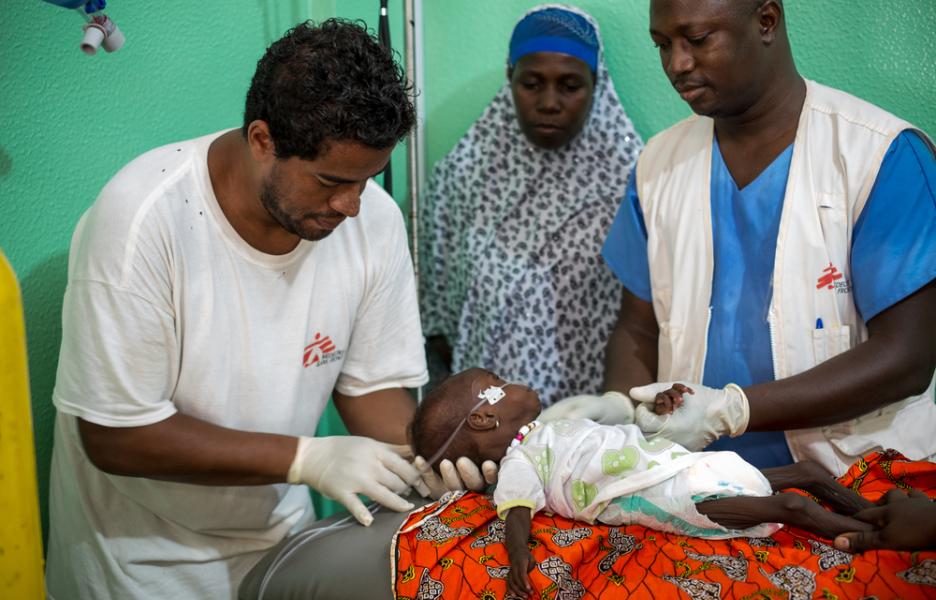
Se consideran neonatos a los niños entre 0 y 28 días: este es un momento crítico para un niño enfermo y necesita unos cuidados más específicos. Según la OMS, cerca del 45% del total de muertes de niños menores de 5 años en el mundo se dan en este periodo[1].
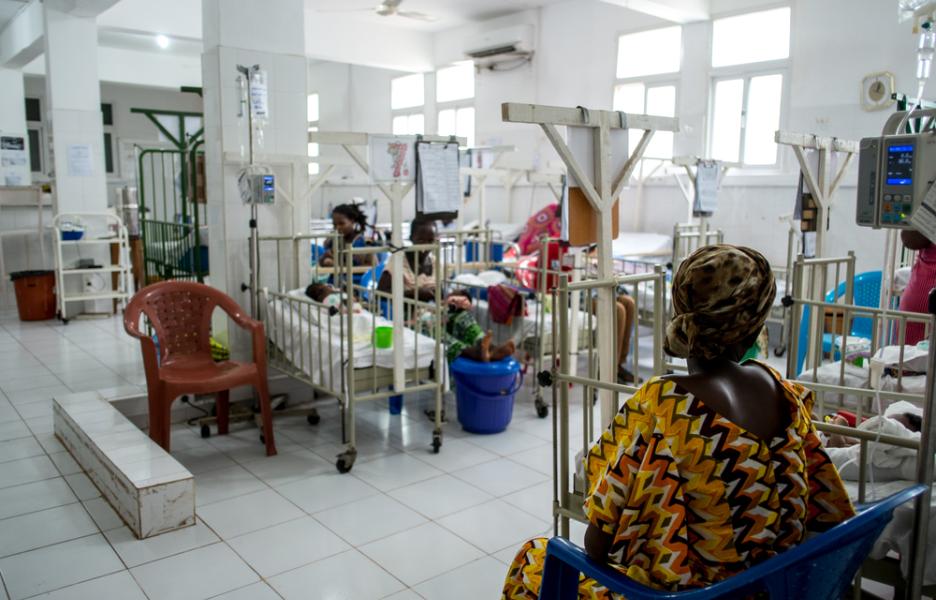
Ahora mismo, en la UCIP tenemos 24 camas: 12 de pediatría y 12 de neonatos. Sin embargo, en agosto abriremos una neonatología con 40 camas donde podremos aumentar la calidad de la atención a los neonatos. También habrá un espacio para el método Canguro –un método probado científicamente en el que los prematuros están piel con piel con sus madres y que mejora el desarrollo del bebé- y será más fácil manejar complicaciones habituales como la sepsis o las asfixias perinatales.
Además, estamos reforzando nuestra colaboración con la maternidad. Y es que, en muchas ocasiones, los problemas de los recién nacidos se deben a complicaciones durante el parto. Por eso, es crucial contar con una buena comunicación con este servicio. Por un lado, realizamos formaciones para mejorar algunas prácticas en la maternidad y, por otro, trabajamos para que los niños que los necesiten nos sean referidos urgentemente.
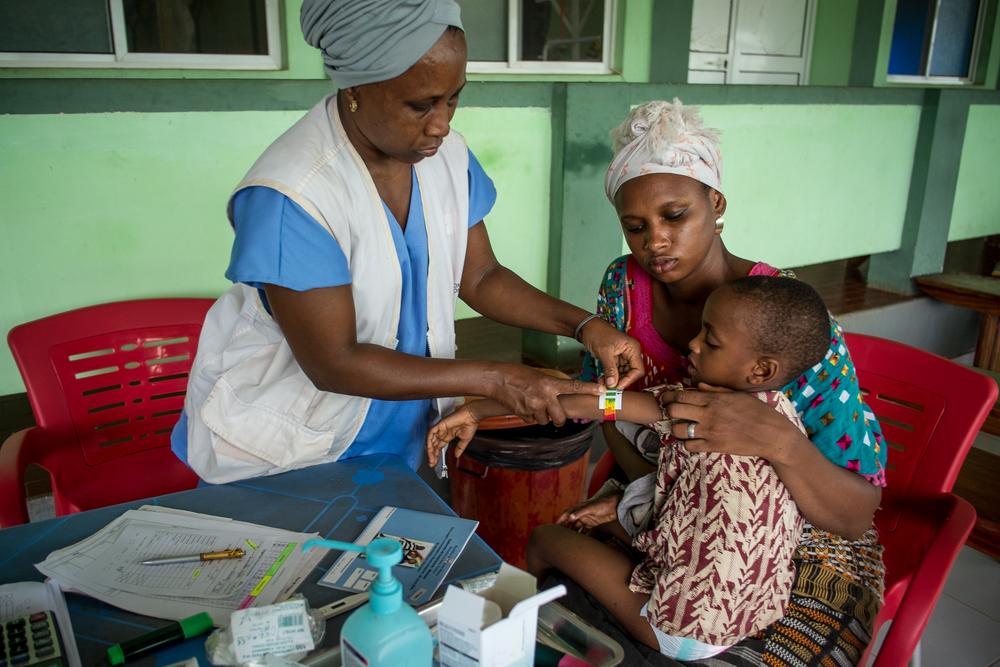
Construir una buena base
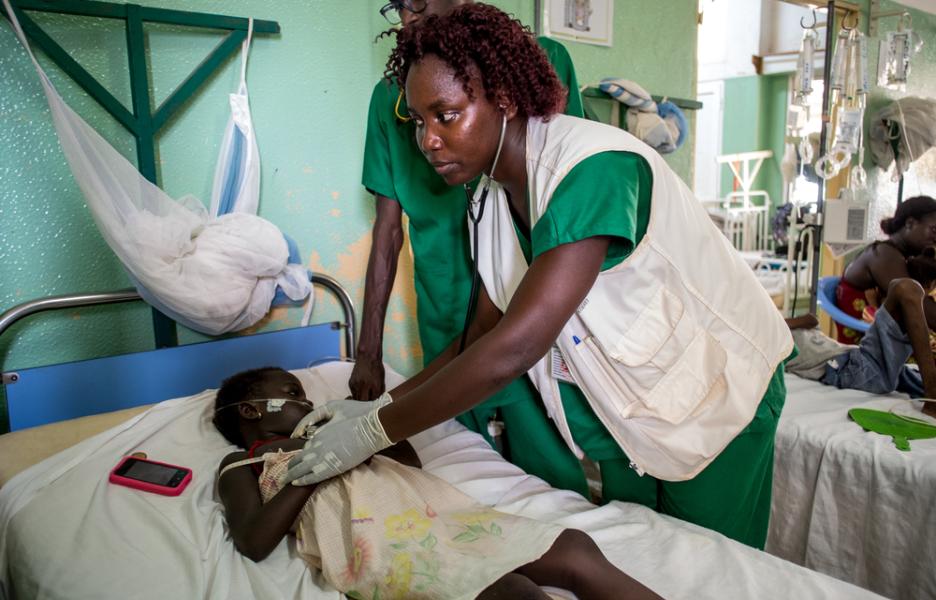
Desde que empezamos a trabajar en la UCIP, nuestra principal labor ha sido poner las bases de unos cuidados mínimos de calidad: eso ha supuesto una gran diferencia en términos de mortalidad. Estamos garantizando que se cumplan unos mínimos que antes no se daban. Por ejemplo, que se ponga bien una sonda, que se siga correctamente un protocolo o que se administre rigurosamente un tratamiento. Son cosas básicas que consiguen salvar muchas vidas, incluso sin contar con tecnologías o tratamientos muy especializados.
Así, con buenos servicios de enfermería y medicina, y con herramientas básicas que nos permitan identificar rápidamente al niño que necesita tratamiento y dárselo, podemos marcar la diferencia. Además, es imprescindible construir esta base donde se garanticen los cuidados médicos básicos para luego ir hacia unos tratamientos más sofisticados o más complejos técnicamente.
En estos meses que he estado en Bissau, he visto una gran evolución en el trabajo diario, tanto en el buen seguimiento a los pacientes, como en la correcta supervisión del personal para poder corregir errores y hacer una formación constante.
Más personal mejor formado
Para conseguir mejorar la calidad de los cuidados que ofrecemos necesitamos, además de medicamentos y material, más personal y mejor formado. Y esto en Guinea-Bissau, como en muchos otros contextos donde trabajamos, es un gran desafío.
En Bissau no existe la especialidad de Pediatría en la universidad, así que todos los médicos nacionales que trabajan con nosotros en el hospital son generalistas. Por eso, la formación es uno de los ejes principales de nuestro trabajo. Actualmente, hay tres pediatras expatriados en el proyecto para poder formar al personal.
Además, por el hospital también pasan estudiantes de enfermería y medicina de la universidad que hacen rotaciones por urgencias y la UCIP. Esto es muy positivo; cuando se licencien, tendrán unos conocimientos mínimos de atención pediatría de calidad. Con el tiempo, buscamos todo un conocimiento sobre cuidados pediátricos que se quede en el país cuando nosotros nos vayamos.
Así, esta capacitación empieza a dar resultados porque los médicos ven que con un triaje rápido y administrando los medicamentos correctamente se pueden salvar muchos niños. Ccada vez está más motivados para hacer bien su trabajo.
[1] http://www.who.int/mediacentre/factsheets/fs178/es/
Testimonios desde la UCIP
Lídia Ca, de 19 años, se puso de parto a los seis meses de embarazo. Su hija nació en la maternidad del hospital, pesaba apenas 900 gramos y tuvo ingresar en la UCIP. “Aquí me tratan bien, mi hija está bien cuidada y recibe tratamiento gratuito. Al principio no quería quedarme en el hospital y, aunque ahora ya estoy acostumbrada, ¡quiero volver a casa! Me dijeron que un bebé de 6 meses no sobrevive, pero los médicos han hecho que mi hija sobreviva. Ahora solo estamos esperando que gane peso para llevarla a casa”.
Carla recuerda bien su caso. “Lidia y su bebé estuvieron en un sala de aislamiento para evitar infecciones porque la niña era muy pequeña y su sistema inmunológico todavía no se había desarrollado. Durante las primeras semanas, le administramos tratamiento médico acorde con los protocolos, y le alimentamos adecuadamente mediante una sonda nasogástrica porque era incapaz de hacerlo por sí sola. Además, controlamos sus parámetros vitales estrictamente ya que, debido a su inmadurez y bajo peso, presentaba riesgo de hipotermia. También era muy importante que Lidia entendiera la importancia de que su hija estuviera bien alimentada y caliente. Finalmente, a mediados de junio, le dimos por fin el alta: pesaba 1,700 gramos y en su primera visita de control había llegado a un 1,790”.
Virginia Nhassé, de 34 años, llevó a su hija al hospital porque se puso muy enferma. “Ivana ha mejorado bastante porque ya se puede acostar, dormir, sonreír y comer un poco. Ahora está bien. Si la hubiese visto al llegar, no te lo creerías. No tenía esperanza de que sobreviviera, pero ahora está bien y doy gracias a Dios. Mi plan es que se ponga mejor y poder ir a casa porque mi familia y mi marido se enfadaron conmigo por decidir traerla aquí [y no a un ritual tradicional]. Pero si Ivana vuelve a necesitar tratamiento, la traeré sin falta”.
Tal y como Carla recuerda, “Ivana llegó a la UCIP en situación muy crítica, con el sistema inmunológico muy debilitado, presentando una sepsis añadida a su patología crónica de base, y agravada por desnutrición severa. Requirió de tratamiento intensivo así como de tratamiento nutricional e oxigenoterapia.
Son pacientes de difícil manejo porque son muy sensibles. Hay que ser muy estrictos en el control, pero poco a poco ha mejorado mucho”, explica.